Tendinite d’Achille et Course à Pied : Causes, Traitement et Prévention
Si vous avez déjà ressenti cette douleur lancinante derrière le talon lors d’un footing ou d’une séance de VMA, vous savez à quel point la tendinite d’Achille peut être redoutée. C’est l’une des pathologies les plus fréquentes chez le coureur, qu’il soit adepte de la route ou du trail.

Le tendon d’Achille est le tendon le plus épais et le plus fort du corps humain. Il joue un rôle crucial de « ressort » dans la biomécanique de votre foulée, stockant et restituant l’énergie à chaque appui. Mais lorsqu’il est soumis à une charge tissulaire excessive, la machine s’enraye.
En tant que kinésithérapeutes du sport chez PhysioRun Lab, nous voyons trop de coureurs attendre une douleur insupportable pour consulter. Voici votre guide complet pour comprendre, soigner et surtout prévenir la tendinopathie d’Achille.
Anatomie : Pourquoi votre tendon d’Achille souffre-t-il ?
Le tendon d’Achille relie les deux muscles majeurs du mollet (le gastrocnémien et le soléaire, formant le triceps sural) à l’os du talon (le calcanéum).
Lorsque vous courez, ce tendon subit des forces pouvant aller jusqu’à 7 fois votre poids du corps.
- En bonne santé, il absorbe ces chocs.
- En cas de surcharge, le tendon s’irrite, s’enflamme (stade aigu) ou se dégrade (stade chronique).
C’est ce qu’on appelle communément la tendinite, bien que le terme médical exact soit souvent tendinopathie, car il s’agit d’une pathologie du tendon qui n’implique pas toujours une inflammation classique, mais une désorganisation des fibres de collagène.
Note de l’expert : Si l’inflammation persiste, une cicatrice fibreuse (moins élastique que le tissu sain) peut se former, augmentant le risque de déchirure ou de rupture du tendon d’Achille.
Symptômes : Reconnaître les signaux d’alerte
La douleur ne trompe pas, mais elle a ses nuances. Voici les signes cliniques qui doivent vous alerter :
- Raideur matinale : C’est le signe classique. Vous posez le pied au sol le matin et le tendon « tire » ou fait mal, puis la douleur s’estompe après quelques pas (dérouillage matinal).
- Douleur à l’effort : Une douleur vive ou sourde sur le tendon ou l’insertion au talon pendant la course, qui peut parfois disparaître à chaud pour revenir de plus belle à froid.
- Nodule ou épaississement : Vous sentez une petite boule ou un épaississement sur le trajet du tendon.
- Crépitements : Une sensation de grincement (comme marcher dans la neige) lors de la mobilisation de la cheville.
Quand consulter en urgence ? Si vous ressentez une douleur brutale, comme un « coup de fouet » derrière la jambe, suivie d’une impossibilité de monter sur la pointe des pieds, consultez immédiatement. Cela peut être une rupture.
Les Causes : Erreurs d’entraînement et Biomécanique de course
La tendinopathie d’Achille est avant tout une blessure de surcharge. Cependant, plusieurs facteurs entrent en jeu :
1. Erreurs de planification (La charge mécanique)
C’est la cause n°1. Augmenter trop vite votre volume kilométrique, intégrer trop de dénivelé (D+) ou des séances de vitesse (VMA) sans préparation adéquate surcharge le tendon.
2. Biomécanique et Technique de course
- Overstriding (Attaque talon excessive) : Aller chercher l’appui trop loin devant le bassin augmente les forces de freinage et la contrainte sur le tendon.
- Cadence trop basse : Une cadence faible (sous 165 pas/min) implique souvent un temps de contact au sol plus long, demandant plus d’effort au tendon pour la propulsion.
- Sur-pronation : Un affaissement excessif du pied vers l’intérieur peut créer une torsion (« coup de fouet ») sur le tendon à chaque foulée
Traitement : Comment soigner une tendinite d’Achille ?
Oubliez les ultrasons qui ne font que chauffer la peau ou le repos strict qui affaiblit le tendon. La science est claire : pour guérir un tendon, il faut le charger, mais intelligemment.
Nous ne parlons plus simplement de « tendinite » (inflammation), mais de tendinopathie. Selon le modèle de Cook & Purdam, votre tendon est en échec d’adaptation. Il passe par trois stades :
- Réactif : Réponse aiguë à une surcharge.
- Délabrement : Cicatrisation anarchique.
- Dégénératif : Désorganisation des fibres (souvent indolore jusqu’au jour J).
Règle d’Or PhysioRun : On ne traite pas une image (échographie), on traite une fonction. Ce n’est pas parce que votre tendon est épaissi qu’il est « fichu ». Il a besoin de neuroplasticité et de renforcement.
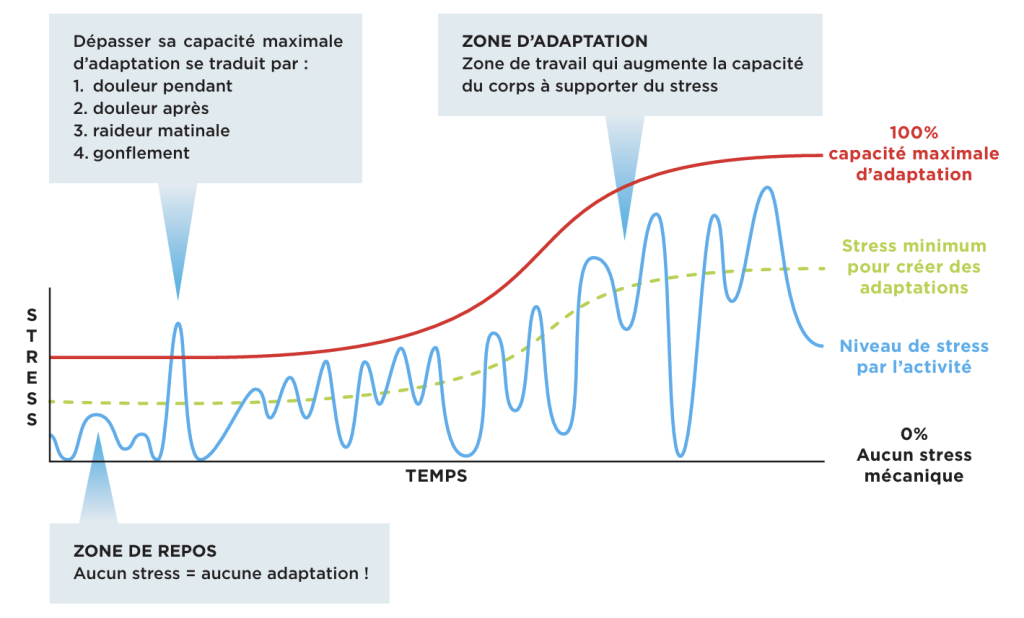
La Quantification du Stress Mécanique (QSM)
Avant de démarrer, adoptez le « Pain Monitoring ». La douleur est votre boussole.
- 0 à 3/10 : Zone verte (sécuritaire, même si ça tire un peu).
- Au-delà de 3/10 : Surcharge (danger).
- Le test du matin : Si le lendemain matin, votre raideur ou douleur est pire que la veille, vous avez trop chargé. Réduisez la dose.
Le Protocole de Rééducation en 4 Phases
Ce protocole s’inspire des travaux de Malliaras, Silbernagel et de La Clinique Du Coureur.
Phase 1 : Gestion des Symptômes & Isométrie (J0 – S2)
Objectif : Calmer la douleur (analgésie) sans arrêter le mouvement. C’est votre « paracétamol mécanique ». L’isométrie (contraction sans mouvement) permet de lever l’inhibition musculaire et de réduire la douleur immédiatement.
- L’Exercice : Montée sur pointe (deux pieds ou un seul), maintenue statique.
- Position : Mi-course (talon décollé mais pas au max).
- Protocole : 5 séries de 45 secondes / 2 min de repos.
- Charge : Lourde ! (70% de votre max). Ça doit être difficile à tenir.
- Fréquence : 2 à 3 fois par jour ou avant un effort.
Attention au Diagnostic : Si votre douleur est au niveau de l’insertion (sur le talon), évitez les étirements et la flexion dorsale maximale pour ne pas comprimer le tendon contre l’os.
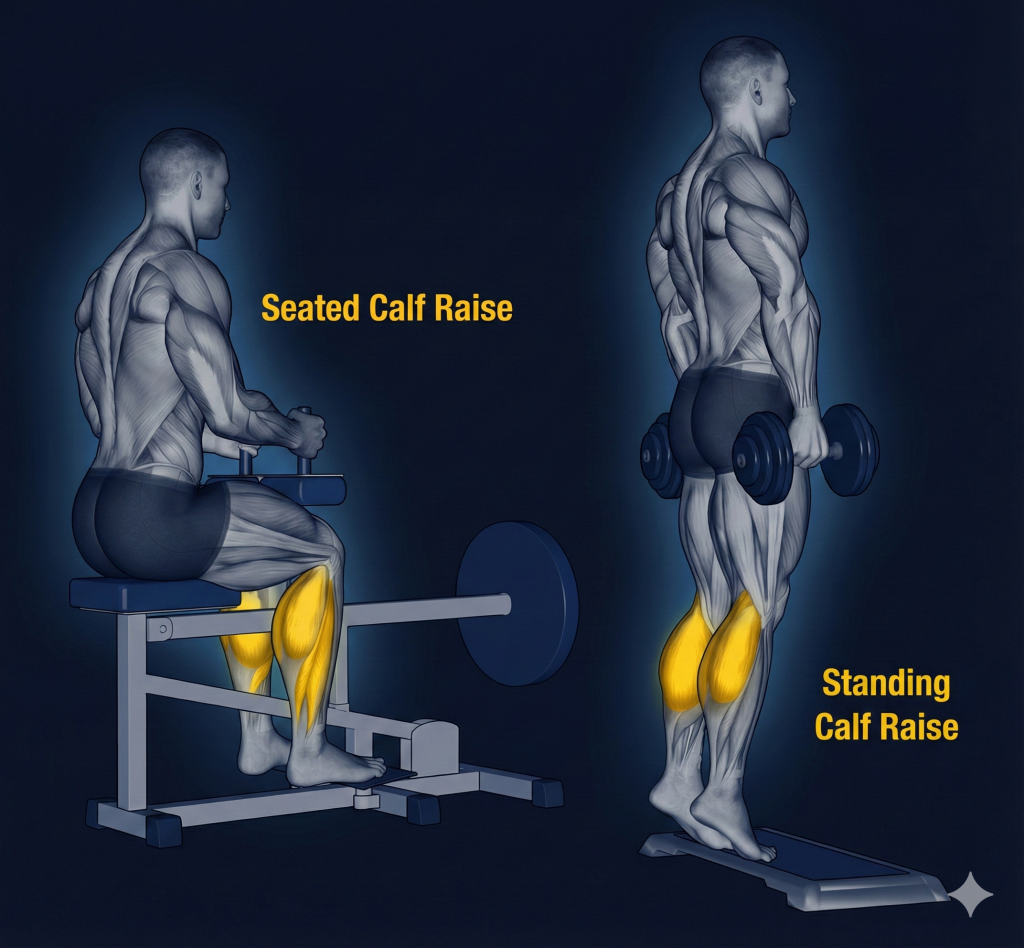
Phase 2 : Renforcement Isotonique & HSR (S2 – S12)
Objectif : Reconstruire le muscle et réaligner les fibres du tendon. On passe au HSR (Heavy Slow Resistance). Pourquoi ? Parce que travailler lourd et lent stimule la production de collagène mieux que l’excentrique seul.
- Exercices :
- Standing Calf Raise (Debout) : Pour les gastrocnémiens.
- Seated Calf Raise (Assis) : Pour cibler le Soléaire (souvent le maillon faible du coureur).
- Le Tempo : 3 secondes pour monter, 3 secondes pour descendre.
- Volume : 3 à 4 séries de 6 à 15 répétitions. La charge doit être proche de l’échec sur les dernières réps.
Phase 3 : Stockage d’Énergie & Pliométrie (S12+)
Objectif : Refaire de votre tendon un « ressort ». Un tendon sain doit savoir stocker et restituer de l’énergie rapidement. Si vous ne faites que de la muscu lente, vous ne pourrez pas courir vite sans douleur.
- Critères d’entrée : Douleur < 2/10 et force symétrique gauche/droite.
- Exercices : Pogo jumps (sauts raides), corde à sauter, Drop Jumps.
- Dosage : Commencez très bas (ex: 3×10 sauts) avec 48h à 72h de repos entre les séances.
Phase 4 : Retour au Sport (RTP)
Objectif : Spécificité course et trail. On réintègre les accélérations, le dénivelé et les changements de direction. On valide le retour complet par des tests fonctionnels (comme le Single Leg Hop Test) où la jambe blessée doit être à plus de 90% des capacités de la jambe saine.
Prévention & Optimisation de la Foulée
Le traitement ne s’arrête pas à la salle de muscu. Il faut corriger ce qui vous a blessé sur le terrain.
1. La Reprise Fractionnée
N’attendez pas d’avoir « zéro douleur » pour rechausser les baskets, mais ne repartez pas pour 10km. Utilisez des séquences Course / Marche (ex: 1 min course / 1 min marche x 6 fois). Si la douleur reste sous 3/10 et ne flambe pas le lendemain, augmentez le volume progressivement. C’est l’intensité qui va sollicité le plus vos tendons d’Achille. Donc ne commencer par des grosses séances de fractionné d’un coup. Réintroduisez la vitesse petit à petit.
2. La Cadence : Votre meilleure alliée
C’est la modification technique la plus efficace. Augmenter votre cadence (nombre de pas par minute) vers 170-180 pas/min réduit la charge cumulée sur le tendon d’Achille.
- Astuce : Utilisez un métronome ou une playlist à 180 BPM.
3. Gestion des Chaussures (Le Drop)
- À court terme (Douleur aiguë) : Un drop plus élevé (10-12mm) ou une talonnette en gel peut soulager la tension en mettant le tendon au repos relatif.
- À long terme : Une fois guéri, une transition très progressive vers un drop plus standard favorisera le renforcement naturel du pied et du mollet. Attention aux chaussures trop molles (« guimauve ») qui créent de l’instabilité et fatiguent le tendon.

Le Mot de la Fin : Le métabolisme du tendon est lent. Comptez 3 à 6 mois pour une récupération structurelle complète. Soyez patient, chargez lourd, et ne brûlez pas les étapes.
Besoin d’un suivi précis de votre protocole HSR ou d’une analyse de votre foulée? 👉 [Prendre rendez-vous pour un Bilan Expert au PhysioRun Lab]
4. Progressivité
Respectez la règle des 10% : n’augmentez pas votre volume hebdomadaire de plus de 10% par semaine. Laissez à vos tissus le temps de s’adapter (phénomène de mécanotransduction).
Conclusion
La douleur au tendon d’Achille n’est pas une fatalité, c’est un signal que votre entraînement a dépassé la capacité d’adaptation de vos tissus. Avec une prise en charge adaptée, du renforcement excentrique et une correction biomécanique, vous retournerez sur les sentiers plus fort qu’avant.
Besoin d’un plan de reprise personnalisé ou d’un avis d’expert sur votre blessure ? 👉 Contactez PhysioRun Lab dès aujourd’hui.